Come è possibile dedurre dal suffisso -ite, per gastrite, si intende una patologia caratterizzata da una infiammazione che colpisce lo stomaco. Quando questa infiammazione è particolarmente accentuata, e si localizza in un preciso punto si viene a creare una cosiddetta ulcera, che può essere gastrica o duodenale a seconda della sede. L’ulcera gastrica, o duodenale colpisce una buona parte della popolazione occidentale. Può arrivare a interessare fino a 15 persone su 100, prevalentemente in età medio alta.
Questa patologia origina da uno squilibrio tra i fattori protettivi della parete gastrica e duodenale verso l’acido prodotto per la digestione degli alimenti e la quantità di acido stesso prodotto durante la giornata. Un’alterazione di questo equilibrio comporta all’erosione della parete gastrica e/o duodenale nonché alla formazione di un’ulcera.

Le difese della mucosa gastrica, cioè lo strato più interno della parete dello stomaco, sono costituite da un insieme di fattori che insieme concorrono a neutralizzare l’acido necessario alla prima digestione degli alimenti ingeriti.
L’aumento della secrezione acida può avvenire sia nella quantità di acido prodotto sia nella tempistica con cui questo acido viene prodotto. La attività dello stomaco è infatti regolata da un complesso meccanismo di ormoni anche in relazione allo stato di stress; modifiche a carico di questo sistema a catena possono generare degli squilibri che favoriscono una gastrite.
Piuttosto infrequente ma molto esemplificativa la sindrome di Zollinger-Ellison nella quale una massa tumorale, anche di piccole dimensioni, composta da cellule che producono senza controllo un ormone denominato Gastrina (principale stimolante la produzione di acido gastrico) porta rapidamente ad ulcere gastriche o duodenali, con scarsa risposta alla comune terapia medica.
La riduzione dei fattori protettivi verso l’acido gastrico può essere sviluppata a seguito di un danno delle cellule della mucosa stessa, le quali, non più in grado di agire efficacemente come una barriera, subiscono l’effetto lesivo del succo gastrico. La assunzione di sostanze come alcol, alcuni cibi, farmaci antinfiammatori non steroidei (denominati FANS), ed il reflusso bilio-pancreatico attraverso il duodeno, in senso opposto a quello del transito intestinale, possono compromettere questo sistema di difesa creando uno squilibrio a favore del danno peptico (cioè da acido).
Un batterio, Helicobacter pylori, può essere causa di danno a carico della mucosa gastrica, prevalentemente cronico. La presenza di H. pylori nella popolazione si attesta tra il 30% e l’80 % con picchi nei paesi in via di sviluppo. Questo germe ha la capacità di sopravvivere l’ambiente estremamente ostile presente all’interno dello stomaco dove aderisce producendo tossine che comportano un danno cronico alla mucosa. Da qui lo sviluppo di gastrite, ulcere o, meno frequentemente, una neoplasia (adenocarcinoma o linfoma sono i più frequenti). I sintomi sono quelli della malattia del quale è causa scatenante, e spesso rimane a lungo asintomatico.
Sintomi della di gastrite e duodenite e le loro complicanze
Generalmente il dolore addominale, tipicamente nei quadranti superiori, è il sintomo più frequente di questa malattia. Per quanto riguarda l’ulcera gastrica il dolore è tipico alla assunzione del cibo, mentre per l’ulcera duodenale il dolore è tipicamente più ritardato e può acutizzarsi da 90 minuti a tre ore dopo il pasto; tipico infatti un dolore che risveglia il paziente durante la notte.
Un altro sintomo tipico può essere la nausea, la perdita di appetito, e quindi la perdita di peso.
Tutti questi sintomi sono però poco specifici, cioè sono comuni a numerose altre condizioni e quindi non caratteristici della infiammazione gastro duodenale. Il dolore legato all’ulcera è invece un dolore particolarmente intenso, che spesso porta il paziente a recarsi in ospedale urgentemente. Qualora l’ulcera si complichi con un’emorragia o una perforazione i sintomi sono rapidamente ingravescenti e portano ad una condizione di grave malessere, con un quadro che in ambito chirurgico viene spesso definito come addome acuto.
Quando l’ulcera procede con un andamento più cronico, il sanguinamento può essere di piccola entità e contino tanto che può comportare la perdita di ingenti quantità di sangue attraverso l’intestino, e le feci fino a creare una anemia. La ricerca del sangue occulto (RSO), screening che molte regioni hanno adottato gratuitamente verso alcune classi di popolazione per la alta efficacia in relazione agli ottimi risultati in termine di prevenzione per il tumore del colon, può essere una delle modalità con la quale questa malattia viene diagnosticata, a volte anche per caso.
Fatta eccezione per condizioni particolari, la diagnosi di gastrite “semplice“ o di gastrite complicata da una ulcera gastrica, o una duodenite complicata da ulcera duodenale o meno, è pressoché sempre endoscopica: per mezzo di una esofagogastroduodenoscopia (EGDS). Questa metodica hai il vantaggio di essere piuttosto rapida nella esecuzione (minuti o secondi), di permettere l’esecuzione di biopsie utili alla diagnosi, o contrariamente di escludere la presenza di un tumore, e di evidenziare la presenza di Helicobacter pylori. Il trattamento endoscopico è importantissimo anche nella terapia in acuto delle ulcere sanguinanti, in quanto ha soppiantato demolitivi interventi chirurgici che in passato veniva utilizzati per il trattamento di sanguinamenti gastrici non altrimenti e gestibili.
… e per H. pylori?
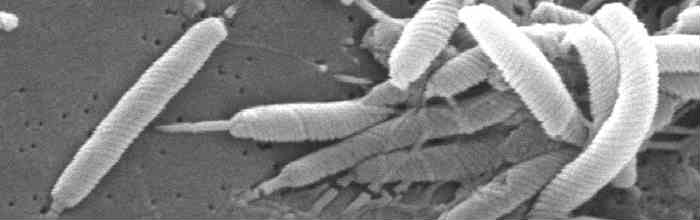
Oltre che endoscopica la diagnosi può essere ottenuta con metodi meno invasivi:
- Urea breath test, permette di verificare la presenza di H. pylori dopo aver ingerito un composto contente urea marcata e rilevabile attraverso il respiro, dopo che il batterio, se presente, digerisce tale composto. Il test è sicuro ma l’utilizzo di tecniche che prevedono di respirare attraverso uno strumento misuratore ha reso difficoltoso l’utilizzo su ampia scala di questa metodica durante l’epidemia di COVID-19.
- ricerca di antigene di H. pylori nelle feci, come traccia di germi, perdendo contatto con la mucosa gastrica vengono espulsi dopo aver percorso l’intero tratto digerente. Questo test è economico ed applicabile su vasta scala, oltre che per niente invasivo.
Una volta appurata la presenza di Helicobacter pylori è necessaria una terapia cosiddetta eradicante a base di un cocktail di antibiotici e antiacidi da assumere per alcune settimane.
E’ indispensabile in caso di positività controllare con un nuovo test l’efficacia della terapia al termine della cura, e la presenza dell’infezione nei componenti del nucleo familiare per evitare re-infezioni dopo la guarigione, in quanto la trasmissione avviene prevalentemente attraverso la saliva.